- Hipertensión arterial
- La diabetes
- Especialmente situaciones neurológicas graves como la hipertension endocraneana
Oído:
El oído externo se explora como parte del examen general de la piel de cabeza y cuello.
•Pabellón auricular: Tenemos que describir que tipo de deformidad (en forma de copa, forma de coliflor), agenesia o hipoplasia (de las orejas, lóbulos o tragos), disfunción.
• Nivel de inserción: se toma en cuenta el ángulo externo y el conducto auditivo externo.
• Patologías: lesiones, quistes, tofos, cianosis, hemorragias, cicatrices.
• Sensibilidad: normal, híper o hipo sensible ( tragos )
Conducto auditivo externo (CAE)
• Se explora halando la oreja hacia atrás, arriba y afuera.
otoscopio: se describe el color de la mucosa, la presencia o no de hiperemia, rugosidades, hemorragias o lesiones, secreciones (otorragia, otorrea).
Otorrea
•salida de flujo no hemorrágico. (mucoso, seroso, purulento)
•cantidad escasa o abundante.
Otorragia•Otitis media(rascado ,cuerpo extraño ,heridas)
La audición se prueba fácilmente frotando las puntas del pulgar y del índice juntas muy cerca de la oreja. La fuerza necesaria para producir un sonido audible por el paciente constituye guía excelente para descubrir un oído duro, ya que el oído normal puede percibir el menor movimiento de los dedos.
Nariz:
Se observa su contorno y simetría. Con los dedos se inclina la cabeza del paciente ligeramente hacia atrás y se procede a la inspección de ventanas nasales mediante una luz. Se observa el tabique por transluminación, proyectando la luz dentro de la ventana y observando por la otra, vigilise con cuidado si hay perforación o desviación del tabique.
Se determina la permeabilidad de cada ventana nasal haciendo que el paciente respire por la nariz mientras se comprime alternativamente cada una de las ventanas.
Cavidad bucal:
El examen detallado de la cavidad bucal es importante, por cuanto es asiento frecuente de neoplasia asintomática. Hay que observar los labios, dientes, bordes alveolares, mucosa bucal, paladar blando y duro, suelo de la boca, lengua, amígdalas y oro faringe. Hay que palpar la base de la lengua, la zona amigdalar y cualquier lesión visible del interior de la cavidad bucal.
Puede efectuarse un buen examen con una lámpara de mano, un depresor de lengua y el dedo que palpa. Sin embargo resulta mejor una luz frontal o un espejo para reflejar. Además como la base de la lengua es asiento frecuente de cáncer, no puede observarse sin ayuda de un espejo laríngeo, el uso de este instrumento es obligado en un examen físico completo.
Inspección
Se observan primero los labios, encías y dientes. Se indica al paciente que haga muecas y exponga dientes y parte anterior de las encías. Luego pueden separarse los labios de los dientes mediante un depresor de lengua. Al mismo tiempo se puede observar la mucosa de los labios, hay que notar la presencia de mal oclusión, falta de dientes o higiene dental defectuosa.
Se pide al paciente que habrá bien la boca: el examinador debe observar cuidadosamente la mucosa bucal. Es esencial para ello utilizar un depresor de lengua. Obsérvese la abertura del conducto de stenon en la mucosa bucal; aparece como un hoyuelo minúsculo un poco por debajo del nivel del segundo molar superior, visible separando la mejilla, se procede a observar los alvéolos a este nivel.
El paciente coloca la punta de la lengua contra el techo de la boca para exponer el suelo de la misma. Se observa fácilmente los conductos de wharton, aberturas de las glándulas submaxilares, a cada lado del frenillo de la lengua, puede verse salir saliva, sobre todo si el suelo de la boca se seca con una torunda de algodón. Para ver los paladares blando y duro y la úvula lo mejor es que el paciente incline ligeramente la cabeza hacia atrás, cualquier anomalía resulta manifiesta.
Ahora se indica al paciente que saque la lengua y se examina con cuidado su superficie. Hay que observar cuidadosamente las pupilas circunvaladas de la superficie dorsal y lateral; su hipertrofia es común y permite simular una neoplasia. El triangulo retro molar, o sea la zona del borde alveolar a nivel del polo inferior de la amígdala, por detrás del tercer molar, es asiento frecuente de cáncer.
Palpación
Debe efectuarse simétricamente en pacientes de mas de 50 anos, especialmente en varones, dada la frecuencia de cáncer bucal. Es absolutamente esencial la presencia de síntomas procedentes de la cavidad bucal, se observa cualquier lesión o si hay ganglio cervical infartado.
El dedo que palpa ha de protegerse mediante un dedal de goma o un guante. La suela de la boca se palpa con las dos manos, al igual que la zona submaxilar. La mucosa bucal se explora entre el índice y el pulgar, la lengua se percibe manteniéndola fuera de la boca con una mano que la agarra por la punta y mediante una compresa de gasa, palpando con el pulgar y el índice. Como la palpación de la base la lengua, amígdalas, hipo faringe y región del seno piriforme produce reflejo nauseoso.
Lesiones de la cavidad bucal:
La lesión mas importante de la cavidad bucal es el cáncer puede producirse en cualquier zona de la boca, pero generalmente respeta el dorso de la lengua por delante de las papilas circunvalares, sus lugares de elección son los lados y superficie inferior de la lengua, su base y el suelo de la boca, los bordes alveolares y la mucosa bucal. Cualquier ulceración debe hacer sospecha de cáncer.
Cáncer de la lengua
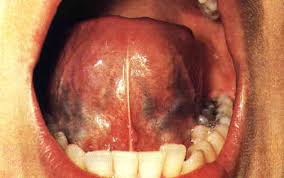
El tumor maligno mas frecuente de la cavidad bucal, aparece en la base de la lengua o a lo largo de los bordes o superficie inferior, y suele extenderse al suelo de la boca. Sus características macroscópicas son las de una ulcera necrótica. Las metástasis son frecuentes y precoces, los ganglios submaxilares y submentonianos suelen ser los primeros afectados en las lesiones de los dos tercios anteriores de la lengua, los cervicales profundos se infartan en el cáncer del tercio posterior de la lengua.
Cáncer del labio
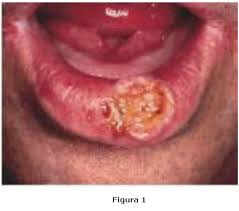
Se observa en varones después de los 50 anos. Aparece como interrupción superficial de la mucosa a nivel de la unión mucocutanea, o como excrecencia verrugosa. Puede tener aspecto fungoso, pero generalmente se funden como ulceras, indolora. Las metástasis son tardías. Las lesiones situadas en el centro del labio suelen invadir los ganglios submentonianos; las situadas en los lados se difunden primero a los ganglios submaxilares. El labio inferior es afectado con mucha mayor frecuencia que el superior.
Leucoplasia
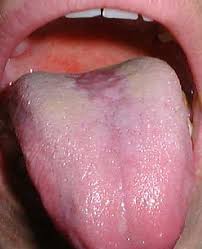
Aparecen al principio en forma de placas blanquecina translucida que reviste la mucosa de lengua o carrillo, pero puede cubrir toda la mucosa intrabucal.
Lesiones benignas de la lengua
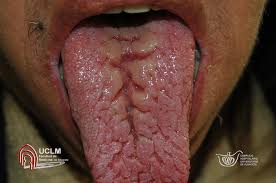
Su humedad es indicación de buena hidratación, siempre que el paciente no respire por la boca.
En los estados de avitaminosis se observan cambios significativos. En la arriboflavinosis, las papilas están aplanadas y la lengua tiene aspecto de cuero y color pardo rojizo obscuro. En la pelagra, el epitelio de la lengua se ulcera superficialmente y deja una superficie cruenta dolorosa. Una lengua ulcerada y dolorosa recubierta de placas blanquecinas, que permiten descubrir monilia con frotis directo y pro cultivo, es complicación frecuente de la terapéutica antibiótica prolongada e intensa.
Las fisuras horizontales de la lengua son lesiones congénitas sin significado clínico, pero las longitudinales son características de la sífilis. El prurito y ardor que suelen percibir los enfermos les hace pensar que sufre de cáncer avanzado.
Las ulceras benignas de la lengua proviene de traumatismos, irritación por dientes enfermos o mellados, dentadura mal adaptadas e inflamaciones.
La tuberculosis produce una lesión superficial muy dolorosa de la lengua.
Lesiones benignas de labios, dientes y mucosa
Herpes labial:

esta lesión aguda, aparece en forma de una placa dolorosa elevada de color rojo redondeada, con costras, nivel de la mucosa del labio su breve duración y la ausencia de ulceración e induración le caracterizan como herpes labial común.
Gingivitis:
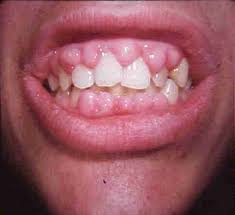
se caracteriza por enrojecimiento e hipersensibilidad de las encías. La superficie de esta sangra fácilmente y del margen de la encía se desprende a veces exudado purulento.
La línea saturnina (intoxicación plúmbica) aparece en forma de una hilera de puntos negros grisáceos que se extiende horizontal e inmediatamente por debajo del borde libre de la encía.
Chancros:
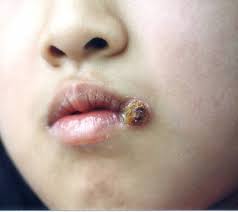
la sífilis primaria produce en el labio un nódulo que parece botón, de consistencia firme e indolora. Si se ulcera, puede simular el cáncer. Casi siempre están afectados los ganglios linfáticos cervicales superficiales o submentoniano.
Épulis:
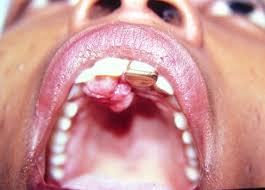
se trata de un tumor nodular característico, de color pardo rojizo que aparece en la parte externa del borde alveolar, de consistencia firme, indoloro a la palpación. Generalmente de origen inflamatorio, algunas veces puede constituir una verdadera neoplasia.
Dientes de Hutchinson:
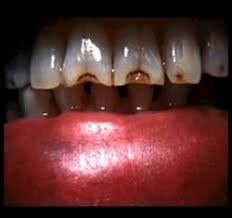
Son manifestación de sífilis congénita; en la actualidad constituyen verdadera rareza. Están afectados los incisivos superiores centrales; la base de cada diente es ancha, y la superficie de mordedura es estrecha y dentada.
Quistes epiteliales: suelen observarse en el suelo de la boca. Los deltoides a veces se hallen en la línea media constituyendo nódulos redondeados, duros ligeramente quísticos. Una ránula aparece como hinchazón superficial tensa, de color azulado, translucida, a uno u otro lado del frenillo. En su superficie puede distinguirse el orificio del conducto de wharton. Los quiste del suelo de la boca deben palparse con cuidado utilizando las dos manos. Los quistes del conducto tiro gloso hacen prominencia en el suelo de la boca y se identifica por su situación en la línea media y su extensión hacia abajo en dirección del cuello.
Melanosis de la mucosa bucal y poliposis intestinal (síndrome de de peutz-jeghers):
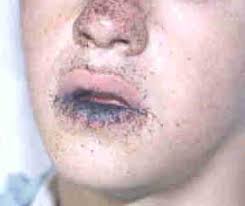
es un síndrome notable que se caracteriza por depósitos de melanina en la piel y mucosa bucal acompañado de poliposis del intestino delgado. A menudo acompañado de anemia.
Lesiones de orofaringe
Amígdalas: la simple presencia de una amígdala ligeramente aumentada de tamaño
No es normal. Las criptas amigdalinas pueden contener detritus, pero ello por si solo carecen de significado.
Amigdalitis aguda: el principio es brusco con fiebre y dolor de garganta, las amígdalas están hinchadas y enrojecidas. La superficie suele estar cubierta de manchas blancas formadas por el exudado que salen de las criptas amigdalinas.
Amigdalitis crónica: esta puede adoptar formas diversas, a veces hay hipertrofia de las amígdalas palatinas acompañada de hipertrofia de las amígdalas faríngea (adenoides) que produce obstrucción nasal parcial y disminuye le audición.
Abscesos peri amigdalinos: en el absceso peri amigdalino agudo, el paciente tiene dificultad para abrir la boca. La zona amigdalar esta intensamente edematosa e hinchada. La amígdala afectada se desplaza hacia el lado opuesto.
Tuberculosis amigdalar: las amígdalas muchas veces son asiento primario de tuberculosis cervical. Puede haber muy poco cambios en el aspecto de la amígdala, o hallarse deformada o hipertrofiada. Los linfomas pueden invadir la amígdala, produciendo hipertrofia de superficie lisa.
Absceso retro faríngeo: el paciente suele ser un niño. La lesión aparece como protrusión de la pared faríngea posterior. Debe palparse cualquier proceso inflamatorio sospechoso de esta zona manteniendo e paciente en posición de trendelenburg.
Glándula parótida:

Normalmente no se ve ni puede limitarse por palpación. La abertura del conducto parótido (conducto de stenon) puede identificarse como una pequeña elevación situada a nivel del segundo molar superior, se ve inmediatamente cuando esta inflamada o edematosa.
Parotiditis: por inspección, la glándula hipertrofiada constituye una masa difusa por delante del oído, que se extiende hacia abajo y atrás hasta el ángulo del maxilar. El conducto stenon aparece edematoso y enrojecido cuando se separa la mucosa bucal mediante un depresor.
La gandula inflamada puede delimitarse fácilmente por palpación también puede percibirse la posición distal del conducto stenon introduciendo el dedo en la boca y palpando la mejilla entre el índice y pulgar por encima del orificio del conducto. El diagnostico diferencial entre adenitis preauricular, adenitis cervical y parotiditis puede resultar difícil.
Tumores pleomorfos (combinados) de la parótida: la glándula suele estar crecida difusamente, dura, no sensible y ligeramente movible. Un tumor pleomorfo de la glándula parótida suele crecer lentamente, pero muchos alcanzan un tamaño considerable. Aunque es raro que halla metástasis distante o se comprometa el nervio facial, la lesión debe considerarse como maligna. Es común observar recurrencias después de una extirpación incorrecta y que sea progresivamente invasoras, causando gran sufrimiento. El tumor no debe pelearse quirúrgicamente, sino extirparse en bloque por incisión total del lóbulo superficial de la glándula.
La lesión puede confundirse con un quiste dermoide si en fase precoz está afectada la parte superficial de la glándula.
Tumor de warthin (cistadenoma papilar linfomatoso): el tumor de warthin es una lesión benigna de la parótida. Es de crecimiento lento, rara vez llega a ser mayor de 1 a 2 cm, y suele poder moverse libremente. Las áreas quísticas pueden adherirse a la piel, puede curar por incisión local amplia y no requiere parotidectomia superficial.
Cáncer de la parótida: el cáncer a veces no puede distinguirse de un tumor mixto, pero la fijeza y la dureza pétrea indican carcinoma. La parálisis del séptimo par (facial) constituye excelente signo diagnostico, ya que se observa en el cáncer y es rara en los tumores pleomorfo.
Cuello:

El examen de cabeza y cuello deben complementarse dada la frecuencia con la que algunas lesiones de cabeza, cara o cavidad bucal afectan a los ganglios linfáticos cervicales.
Se requiere destreza para examinar el cuello, pues músculos, capas aponeuróticas y estructuras cartilaginosas u Oseas enmascaran signos físicos, y ellos mismos resultan fáciles de confundir con procesos patológicos.
Inspección
Iniciamos por examinar el cuello en busca de simetría, hinchazón, pulsaciones, fistulas o limitaciones de movimiento. Si se extiende el cuello, sometido así a tensión el musculo esternocleidomastoideo, son fáciles de reconocer los límites de los triángulos anterior y posterior.
Es importante identificar las siguientes estructuras: el musculo esternocleidomastoideo, el hueso hioides con sus astas mayores, el cartílago tiroides, la tráquea, la clavícula y las pulsaciones del bulbo carotideo y tercera porción de la arteria subclavia.
Palpación
Debe efectuarse con la superficie palmar de las puntas de los dedos; utilícese un movimiento delicado de rotación para descubrir la superficie lisa y dura de un nódulo hipertrófico. La palpación firme y profunda comprimirá los ganglios contra los músculos, de, manera que no podrán percibirse. Pálpese el triangula anterior manteniendo una mano detrás del occipital para flexionar el cuello y producir el grado de relajación necesaria. La región submentoniana se palpa con la cabeza menos flexionada. La cabeza del paciente vuelve a posición normal y se identifica la traquea, luego la cabeza se inclina y gira hacia un lado para poder palpar el triangulo posterior. Ahora se palpa la región supraclavicular.
Puede percibirse la tercera porción de la arteria subclavia en el ángulo formado por el borde posterior del esternocleidomastoideo y la clavícula. Se palpa la parte posterior de cuello cuando el paciente mantiene le cabeza ligeramente extendida. El examinador se coloca detrás del paciente y vuelve a palpar la parte anterior y los lados del cuello, en esta región puede palparse bien la región supraclavicular y las pulsaciones de la arteria subclavia.
Auscultación
Puede llevarse a cabo la auscultación cuidadosa sobre la arteria subclavia, carótida primitiva, carótida externa e interna. El soplo escuchado tanto sobre la arteria subclavia como sobre la carótida primitiva suele ser transmitido desde una válvula aortica estenotica. El soplo aislado sobre una sola arteria indica estenosis localizada.
Ganglios linfáticos cervicales
Ganglio linfático submentonianos: drenan el centro del labio inferior, suelo de la boca y vértice de la lengua, su drenaje eferente va a los ganglios submaxilares y cervicales profundos.
Ganglio linfáticos submaxilares: drenan la comisura palpebral medial, mejillas, alas de la nariz, labio superior, parte externa del labio inferior, encías y parte anterior del borde de la lengua. El drenaje eferente va a pasar a los ganglio cervicales profundos superiores.
Ganglios linfáticos preauriculares: drenan la superficie lateral de la oreja y región temporal vecina. El drenaje eferente va a pasar a los ganglios cervicales profundos superiores.
Ganglios linfáticos auriculares posteriores: drenan la parte superior de la región temporoparietal, la parte superior de la superficie craneal del oído y el dorso del meato acústico externo. El drenaje eferente pasa a los ganglios cervicales profundos superiores.
Ganglios linfáticos occipital: drenan la región occipital del cuero cabelludo. El drenaje eferente pasa a los ganglios cervicales profundos superiores.
Ganglios linfáticos cervicales superficiales: pasan a lo largo del musculo esternocleidomastoideo. Drena las partes bajas de oreja y región parotidea. El drenaje eferente pasan a los ganglios cervicales profundo superiores.
Ganglios linfáticos cervicales profundo: forman una cadena a lo largo de la vaina carotidea desde la base del cráneo hasta la raíz del cuello.se dividen en un grupo superior e inferior.
Los ganglios cervicales profundos superiores son los situados por encima del borde superior del musculo esternocleidomastoideo. Drenan la mayor parte de la lengua, laringe, tráquea, nasofaringe, cavidades nasales, paladar, esófago y otros ganglios linfáticos.
Los ganglios cervicales profundos inferiores son los situados por debajo del verde inferior del musculo esternocleidomastoideo. Drenan la parte posterior del cuero cabelludo y cuello, la región superficial y los ganglios cervicales profundos superiores.
Ganglios linfáticos supraclavicular: forman parte de la cadena cervical profunda. Drenan la parte posterior del cuello, la región pectoral superficial y puede recibir linfa procedentes de ganglios axilares. A veces sufren metástasis procedente de viseras torácicas o abdominal.
Glándula tiroides:

El tiroides puede ser palpable, en personas delgadas, a cada lado de la traque, como masa firme y lisa que se eleva con los movimientos de deglución; en personas obesas o de cuello corto quizás no se perciba.
Cuando se observa aumento del volumen, hay que determinar su forma, extensión, consistencia y vascularización. El examinador se coloca detrás del paciente y hace lo posible para identificar la traque en busca de un posible desplazamiento de la misma. Luego delinea el tiroides con los dedos para comparar los dos lados. La zona nodular resulta fácil de describir. Para una valoración mas completa de cada lado, se desplaza el musculo esternocleidomastoideo con una mano y se lleva a cabo la palpación con la otra.
El examinador se coloca en frente del paciente. Puede palpar los vasos del polo superior y estimar el grado de vascularización colocando el pulgar debajo del borde anterior y otro dedo detrás del borde posterior del muscula esternocleidomastoideo.
Lesiones de la glándula tiroides:
Bocio
si el examen se realiza en la forma descrita, resulta relativamente fácil describir la hinchazón quistica difusa de un bocio coloide, el nódulo aislado duro de un adenoma solitario, la glándula nodular irregular de un bocio adenotatoso, y la hipertrofia vascular blanda de la enfermedad de graves basedow.
Hipertiroidismo:

el signo de hipertiroidismo que puede describirse en la propia glándula es el aumento de vascularización. Son clásicos el thrill palpable y el soplo audible, pero solo existe casos muy avanzado. La palpación de los vasos superior, puede sospechar un aumento de flujo sanguíneo y constituye maniobra útil para vigilar la involución de la glándula antes de la intervención.
Hay que tener cuidado, al palpar y auscultar, de no confundir los signos transmitidos desde los vasos carotideos, especialmente en pacientes hipertenso.
Los signos de hipertiroidismo no se limitan al examen local. Tanto si la glándula es nodular, parece normal o esta hipertrofiado de manera difusa, hay que vigilar los signos oculares, el temblor, el calor, las manos húmedas, la piel fina con su dermografismo y el pulso saltón con presión diferencial alta.
La exoftalmia es signo eventual. Generalmente bilateral, puede ser mono lateral.
Signos oculares asociado con exoftalmos
• Caída del parpado (signo de von graefe). Cuando el paciente mira, hacia abajo, el parpado superior se retrasa en el descenso: queda expuesta la esclerótica.
• Falta de convergencia (signo de moebius) al intentar mirar un objeto cercano frente a los ojos, uno o ambos globos oculares no convergen bien.
• Retracción del parpado superior (signo de stellwag). El parpado superior esta retraído y con frecuencia se observan contracciones espasmódicas del mismo cuando el paciente mira hacia arriba.
• Falta de fruncimiento de la frente (signo de joffroy). Cuando el paciente intenta mirar hacia arriba, la piel de la frente no se frunce.
Hipertiroidismo latente. El hipertiroidismo ligero puede simular enfermedad cardiaca, anemia, neurastenia o tuberculosis.
El paciente suele tener piel fina, manos húmedas y calientes, se queja de fatiga, astenia o pérdida de peso.
Tiroiditis

Por examen físico se pueden reconocer cuatro tipos diferentes.
Tiroiditis aguda (bacteriana). La glándula tiroides es afectada raramente por una infección bacteriana. Esta puede ser secundaria a inflamación de boca, amígdalas o nódulos linfáticos cervicales.
Tiroiditis sub aguada no especifica. Este trastorno se observa con más frecuencia en mujeres que en varones. El principio es súbito, con dolor de garganta, cuello y glándula tiroide. La glándula esta aumentada de volumen, dura y muy dolorosa a la palpación, sobre todo en las primeras etapa.
bocio de riedel

El comienzo es insidioso; los primeros síntomas son comprensión traqueal progresiva. La glándula esta substituida por tejido fibroso denso y duro, que suele causar hipertrofia irregular. La consistencia de la glándula es tal que el proceso no suele poderse distinguir de un cáncer.
Bocio de Hashimoto. El primer síntoma suele ser la presencia de una masa en el cuello. La glándula esta aumentada de tamaño en forma difusa, pero no uniformemente, y tiene consistencia dura de caucho. Puede hacer sospechar un bocio adenomatoso corriente, pero tiende a ser menos nodular. Son frecuentes los síntomas de hipotiroidismo ligero. El trastorno puede ocurrir a cualquier edad, pero es más común en mujeres de media edad. Se han demostrado en algunos pacientes anticuerpos circulantes contra la tiroglobulina o antígeno de células tiroideas. A veces puede ser difícil distinguir el bocio de Hashimoto del cáncer. El padecimiento responde a menudo a la administración de hormonas tiroidea. Pero puede requerir operación para aliviar los síntomas de presión o excluir el cáncer. Debe evitarse la cirugía radical.
cáncer de tiroides:

La única manifestación de un cáncer inicial puede ser un nódulo solitario. Como diagnostico diferencial entre un quiste o adenoma benignos y una neoplasia maligna resulta imposible, tales lesiones deben considerarse cancerosa mientras no se demuestre lo contrario al operar.
En ocasiones el nódulo se acompaña de metástasis manifiesta en los ganglios cervicales; esto hace evidencia de neoplasia maligna.
El cáncer papilar y folicular se manifiesta como un nódulo solitario de firme a duro. Este tipo de nódulo suele ser indistinguible de un quiste o adenoma benignos.
El cáncer papilar es de crecimiento lento. Puede afectar nódulos regionales, pero las metástasis distantes son raras.
El carcinoma folicular puede parecerse al carcinoma papilar en la exploración física, pero tiende a dar metástasis por vía sanguínea.
El carcinoma medular se caracteriza histológicamente por capas de células tumorales pleomorficas en un estroma que se tiñe como amiloideo. Aunque el carcinoma nodular se parece histológicamente al cáncer indiferenciado, biológicamente se parece al cáncer papilar.
Tumor tiroides aberrantes laterales. Los carcinomas pequeños del tiroides, de crecimiento lento, especialmente los de tipo papilar, pueden producir metástasis de los ganglios cervicales antes que exista ninguna anomalía del tiroides.
El cáncer indiferenciado se caracteriza por glándula irregularmente nodular, de consistencia pétrea, adhería a los tejidos subyacentes. La comprensión del esófago o de tráquea puede dificultar la deglución o la respiración.
La ronquera por parálisis del nervio recurrente es particularmente de cáncer.
Lesiones congénitas del cuello; tumores del cuerpo carotideo
Lesiones congenititas
Conocer la derivación embriológica de los quistes y senos del cuello ayuda considerablemente a identificarlos.
Quiste del conducto tirogloso. Estos quistes congénitos se observan a cualquier nivel entre la base de la lengua y el istmo del tiroides, se hallan localizados de manera característica en la línea media, pero la quinta parte se observa en localización suficientemente lateral para que pueda confundirse con quiste de hendidura branquial. El diagnostico se establece porque el quiste se desplaza hacia arriba cuando el paciente saca la lengua.
Quistes y fistula de origen branquial. Los quistes branquiogenicos siempre están localizados por delante del musculo esternocleidomastoideo, aproximadamente a nivel de la bifurcación de la carótida. Su posición se establece uniendo el tercio superior con el tercio medio del borde anterior del musculo esternocleidomastoideo. Es común la infección secundaria y pueden aparecer los signos corrientes de inflamación con aumento brusco de volumen de tumor.
Torticulitis
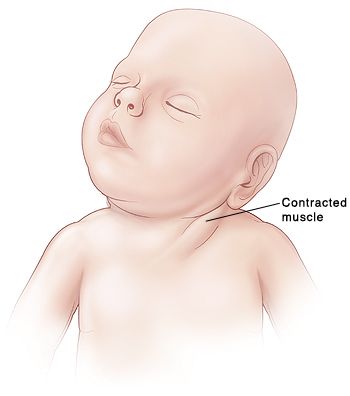
Esta rigidez anormal del esternocleidomastoideo puede ser congénita o adquirida. Produce una torsión característica del cuello, si es de larga duración muchas veces se acompaña de asimetría facial; los rasgo del lado afectado están disminuidos.
Tumores del cuerpo carotideo
Estos tumores del cuerpo suelen confundirse con tumores congénitos del cuello. Nace a nivel de la bifurcación de la carótida primitiva; este punto se halla inmediatamente por detrás del borde anterior del esternocleidomastoideo y frente al borde superior del cartílago tiroides.
Valoración de un dolor cervical obscuro
El dolor de cuello que se propaga hacia el hombro o el brazo es molestia común. Suele atribuirse a neuritis cervical o neuralgia. Puede depender de artritis de columna cervical. En tales casos hay que excluir una costilla cervical, síndrome del escaleno anterior y los trastornos de los discos cervicales.
Costilla cervical (síndrome del escaleno anterior o costo clavicular)
Costillas cervicales es el término preferido para este complejo de síntomas, de componentes tanta neurales como vasculares. Una costilla supernumeraria unida a la séptima vértebra cervical puede ser uni o bilateral. Generalmente constituyen hallazgo accidentales por palpación cuidadosa o exploración radiológica. A veces las costillas sufren comprensión del plexo braquial. Las molestia suelen ser dolor en el cuello o en el hombro que irradia hacia el brazo, hormigueo y embobamiento de brazo o mano y frío y embobamiento de mano y antebrazo. En otros casos los síntomas son sobre todo neurológicos, y hacen sospechar la existencia de una neuritis periférica, a veces son principalmente circulatorios y simulan la enfermedad de Raynaud.
lesiones de la piel
Muchas lesiones de la piel ocurren comúnmente en la cara y cuero cabelludo.
Nevo pigmentado
Hay muchas variedades con las que debe familiarizarse el cirujano, aunque sus manifestaciones clínicas quizás no sean características.
Nevo intradérmico.
Es el lugar común y prácticamente en todos los paciente se encontraran algunos. Su nombre deriva del hecho de que las células se encuentran por completo dentro de la dermis. El aspecto de la lesión varia considerablemente desde una macula aplanada, pálida, parda o rosada, hasta una carnosidad, papila verrugosa pardo oscura. Comúnmente tiene pelo, que es un punto diagnostico importante porque su presencia indica nevo intradérmico y benignidad. El nevo intradérmico rara vez se encuentra en la piel d las palmas de las manos, planta de los pies, yema de los dedos de mano o pie o en el escroto.
nevo de unión
Es una lesión epidérmica más que dérmica, y su nombre deriva del aspecto histológico de las células en la unión de la epidermis con la dermis. El nevo de unión se presenta como una macula plana o ligeramente elevada, lisa, sin pelo, de color pardo claro a obscuro. Su tamaño puede variar de algunos milímetros a varios centímetros de diámetros. Se observa en cualquier parte del cuerpo, pero los “lunares” en el escroto o en las superficies palmar o plantar de manos o pies casi siempre son de esta variedad.
Nevo compuesto.
Esta lesión contiene los componentes de los dos anteriores. Casi el 12 por 100 de los nevos en adultos mostraran histológicamente alguna alteración de unión, en tanto la mitad de los nevos en la infancia muestran estas alteraciones. El nevo compuesto no puede diferenciarse de las dos variedades anteriores excepto como señalamos antes. Si contiene pelo, probablemente es intradérmico y benigno.
Nevo azul o mancha, mongólica.
Histológicamente es un lesión intradérmica y es más probable que sea de origen neurogeno que epidérmico. Se presenta como una mancha lisa, sin pelo, plana o ligeramente elevada, de color pardo obscuro a pizarra o azul gris. Aparecen comúnmente en la cara, dorso de las manos o pies o en las nalgas. Una de sus característica es su color, por su color obscuro, con frecuencia se considera erróneamente como un nevo que sufre degeneración maligna.
Melanoma juvenil.
Es fácil que un nevo plano que aumenta de tamaño en la infancia sea un melanoma juvenil. No tiene pelo y puede ser levantado e incluso verrugoso. Rara vez se ulcera, pueden encontrarse figuras mitóticas y alteraciones de unión marcada, sugestivas de melanoma maligno. Es raro que esta lesión de metástasis en la infancia y se considera benigno.
Los nevos de la plantas de las manos, de las plantas de los pies, yemas de los dedos o del escroto deben extirparse en la infancia cuando son benigno.
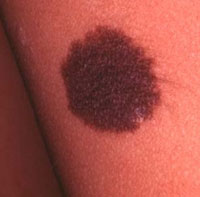
Melanoma maligno.
Es frecuente que el primer signo de melanoma sea metástasis. Sin embargo cualquier cambio en tamaño, ulceración, irritación, hemorragia o profundización de los pigmentos debe considerase como signo potencial de malignidad en un nevo y justifica una biopsia extirpadora amplia.
Papiloma pigmentado (verruga senil)
Esta lesión suele aparecer después de los 40 años de edad, para aumentar lentamente de volumen, constituyendo nódulos pedunculados de color pardo y superficie finamente arrugada. Son únicos o aparecen por grupos en cara, cuello y tronco. No guarda relación con nevo pigmentado, aunque se han confundido con él.
Quiste sebáceo.
El lobanillo o quistes sebáceo suelen aparecer en el cuero cabelludo, por detrás de la orejas, y en cara y cuello. Constituyen un nódulo liso redondeado adherido a la piel que lo recubre.
Quistes dermoides
Los quistes epiteliales de inclusión simulan los lobanillos, pero son mucho menos frecuentes. Se observan en puntos de fusión del ectodermo en el desarrollo fetal; por lo tanto suelen presentarse en la linea media del cuello, en la piel de la frente o del cuero cabelludo, y en ángulos externos de la hendidura palpebral.
Un quiste sebáceo o dermoide cerca del Angulo de la mandíbula no pueden diferenciarse de un pequeño tumor parótido, y debe considerarse como tal hasta que se demuestre lo contrario por extirpación quirúrgica.
Cáncer metastasico
Es frecuente la aparición de nódulos de cáncer en el cuero cabelludo y en el cuello, las lesiones pueden parecerse muchos a los quistes epiteliales. Mientas no se demuestre lo contrario, un lobulillo que aparece bruscamente en la piel del cráneo o del cuero cabelludo en una persona que se sabe tiene cáncer, debe considerarse lesión metastastica.
Las metástasis del cráneo suele aparecer en forma de nódulos redondeados, liso, que parecen quistes benignos del cuero cabelludo.
Queratosis senil.
Las personas de piel clara y ojos azules tienen tendencia a desarrollar lesiones escamosas de color pardo susceptibles, de degenerar en cáncer epidermoide. Al principio esta lesión parece simple pecas, pero mas tarde aparecen excrecencias verrugosas de color pardo; esta descamación deja una costra superficial húmeda que rápidamente recurre a un nuevo crecimiento de escama pardusca.
Queratosis seborreica.
Se trata de una lesión precancerosa que aparee en edad avanzada en forma de nódulo verrugosa superficial de color pardusco recubierto de escama grasosa y húmeda.
Cáncer epidermoide
El cáncer cutáneo aparece con frecuencia en el cuello, cara y cuero cabelludo. Al principio constituye un pequeño engrosamiento móvil y; ligeramente elevado de la piel, con descamación superficial.
Cáncer de células basales
Esta lesión suele aparecer alrededor de los ojos, oídos y nariz. Al principio parece como granito de color gris perlino. Cuando aumenta tiene borde firme y elevado, que puede extenderse más allá de la zona de ulceración.